Emicrania e Cefalea Tensiva: rimedi e terapia manuale
Le Cefalee primarie sono disordini neuro-funzionali senza una causa specifica come può accadere per una malattia o infezione. Per questo motivo si parla di eziopatogenesi multifattoriale perché numerosi fattori (fisici, psico-emotivi, ambientali, alimentari etc) concorrono alla loro insorgenza, alla loro espressione sintomatologica e al loro sviluppo e peggioramento nel tempo.
Sono stati identificati alcuni meccanismi disfunzionali precisi e comuni ad alcune forme, come la sensibilizzazione del sistema nervoso, cioè la sua ipersensibilità e ipereccitabilità a seguito dell’esposizione a fattori stressanti e provocativi.
Le forme più comuni sono:
- la Cefalea Tensiva;
- l’Emicrania.
- le Cefalee Autonomiche Trigeminali (TACs) che comprendono la Cefalea a Grappolo, e altre forme primarie di cefalea.
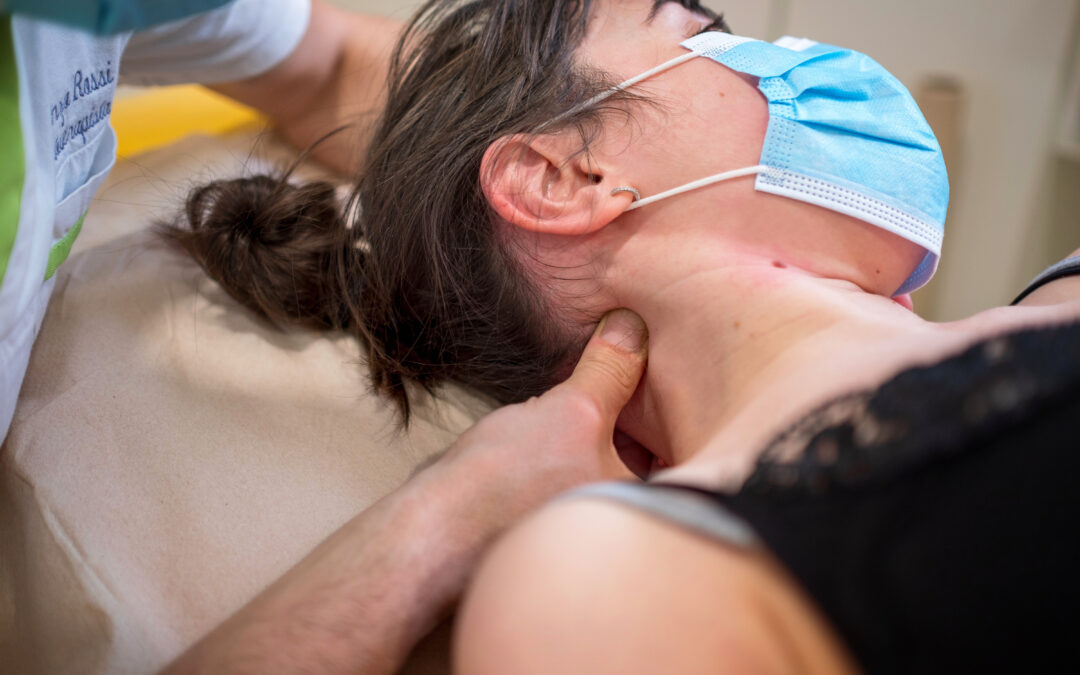
La Terapia Manuale o Manipolativa Ortopedica o Osteopatica (OMT) è una terminologia specifica con cui si indicano trattamenti manuali ed esercizi specifici eseguiti da fisioterapisti o osteopati con una formazione universitaria specifica per trattare il dolore e le disabilità neuro-muscolo-scheletriche. Include tecniche valutative osservative e palpatorie, tecniche di mobilizzazione e manipolazione articolare e miofasciale – anche assistita da strumentazioni varie – ed esercizi correttivi specifici più allenamento riabilitativo.
Nonostante le difficoltà della ricerca scientifica, il numero di studi clinici relativi alla terapia manuale ed al trattamento di comorbidità muscolari nelle cefalee primarie continua a crescere, dimostrandone l’efficacia. Questo tipo di trattamenti che combinano varie tecniche manuali ed esercizi viene generalmente cercato a posteriori dai pazienti, oppure in alternativa o in complemento alle terapie farmacologiche.
I principali vantaggi della Terapia Manuale:
- riduzione dell’uso di farmaci,
- assenza di effetti avversi e controlaterali,
- riduzione o eliminazione di sintomi a livello cervicale o temporomandibolare,
- miglioramento della capacità di movimento e della coordinazione e tonicità neuro-muscolare.
Clinicamente la terapia manuale e gli esercizi riducono o eliminano tutte quelle fonti di dolore periferico (muscolare, fasciale, articolare, nervoso) e le relative disfunzioni di movimento che, in base al momento di vita della persona, possono funzionare come fattori stressanti, o irritanti (sensibilizzanti), o triggers (scatenanti) delle cefalee primarie.
Linee Guida e studi clinici
La letteratura scientifica internazionale è ormai popolata di studi, analisi e revisioni che avvalorano l’efficacia della terapia manuale, dell’esercizio terapeutico e di altre forme di trattamenti paralleli e alternativi alle strategie farmacologiche. Questi “nuovi approcci terapeutici” contribuiscono a ridurre il numero degli attacchi, la loro intensità e, quindi, a ridurre la disabilità nelle pazienti.
In sintesi, già 10 anni fa avevamo evidenze scientifiche buone sull’efficacia della terapia manuale soprattutto nel trattamento della cefalea tensiva, in particolare cronica. Di conseguenza, pazienti con tale diagnosi dovrebbero essere indirizzati o quantomeno invitati a considerare interventi di terapia manuale specializzata, in alternativa o complemento ai trattamenti farmacologici.
Per saperne di più leggi l’articolo completo :
NON E' SOLO QUELLO CHE FAI, MA CIO' CHE PENSI DI FARE CHE FA LA DIFFERENZA.
NOI TI AIUTIAMO A FARLA!