Fibromialgia: cos’è e come trattarla
La fibromialgia, o sindrome fibromialgica, è considerata una malattia reumatica caratterizzata da dolore muscoloscheletrico cronico diffuso, affaticamento, disfunzione cognitiva, disturbi del sonno, umore basso, ansia e depressione.
Spesso a questi segni si sommano altri sintomi che impattano sulla qualità della vita dei pazienti. La stima delle percentuali della sindrome è compresa tra il 2% e il 4% nella popolazione mondiale. Vi è una forte predominanza femminile e si riscontrano percentuali più elevate tra le persone obese e i pazienti con malattie reumatiche autoimmuni; una percentuale significativa di pazienti continua a soffrire di sintomi cronici, nonostante la disponibilità di terapie raccomandate, e mostra una compromissione della qualità della vita.
Troppo spesso incontro persone che esordiscono con… “sono un/a fibromialgico/a”, soffrendo una etichetta che il mondo medicale ha rifilato senza magari una corretta diagnosi, con conseguenze devastanti a causa di una prognosi senza soluzioni!
Tipologia di paziente
La fibromialgia è diffusa prevalentemente nel sesso femminile tra i 30-50. Si stima che la prevalenza della depressione nei pazienti con fibromialgia varia dal 41 all’89%, mentre i disturbi d’ansia vanno dal 41 al 77%. Anche sintomi come affaticamento, disturbi del sonno e difficoltà di concentrazione sono comuni in oltre il 70% dei pazienti.
La varietà e la complessità dei sintomi porta spesso a una diminuzione della partecipazione del paziente nelle attività della vita quotidiana, a una diminuzione della produttività lavorativa e della qualità della vita in generale. I pazienti mostrano conseguentemente a questi fattori una bassa aderenza alla terapia!
Patofisiologia
Sebbene l’origine della fibromialgia sia ancora sconosciuta, ci sono alcune ipotesi sullo sviluppo della riduzione della soglia del dolore. Fattori fisiopatologici tra cui l’alterazione del sistema nervoso centrale, periferico ed autonomo, la fisiologia muscolare ed immunitaria, fattori ormonali, fattori neuroendocrini, marcatori infiammatori, influenze genetiche ed influenze psicosociali producono infatti un’alterata elaborazione e gestione del dolore. Inoltre, le modificazioni dell’umore dei pazienti correlate a fibromialgia (depressione e ansia) potrebbero essere espressione di processi infiammatori a causa del rilascio di citochine nell’organismo prodotto da questi processi. Pertanto, l’ipotesi patofisiologia più accettata riconduce alla sensibilizzazione centrale (di cui ne parlo e ne educo i pazienti).
La diagnosi si basa sui criteri clinici descritti dall’American College of Rheumatology.
Storia di dolore diffuso presente da almeno 3 mesi
Dolore in 11 dei 18 siti di tender point alla palpazione: occipite bilateralmente; cervicale bilateralmente; muscolo trapezio bilateralmente; muscolo sovraspinato bilateralmente: sopra la spina della scapola vicino al bordo mediale; seconda costa bilateralmente; gomiti; glutei bilateralmente; grande trocantere bilateralmente; ginocchio bilateralmente.
Trattamento
Le attuali linee guida per la gestione dei pazienti con fibromialgia raccomandano sia farmaci che approcci non farmacologici per migliorare i sintomi correlati al dolore. Da raccomandare il movimento regolare e una sana alimentazione che sono imprescindibili per una buona qualità della vita.
Gli interventi non farmacologici sono consigliati come trattamenti di prima scelta. Le linee guida cliniche includono tra le terapie conservative non farmacologiche, l’esercizio terapeutico, la terapia manuale, l’educazione del paziente, e altri approcci alternativi (meditazione, ipnosi, ecc).
Una forte evidenza scientifica è data dall’esercizio terapeutico per quanto riguarda l’intensità del dolore, la disabilità e la funzionalità sul breve termine.
L’esercizio contro resistenza migliora la salute mentale dei pazienti con fibromialgia, riducendo significativamente depressione e ansia e migliorando il sonno, sul quale impatta positivamente anche l’esercizio aerobico. In particolare, secondo la European League Against Rheumatism (EULAR), l’esercizio fisico è l’unico intervento a ricevere un forte grado di raccomandazione, con particolare attenzione agli esercizi aerobici e all’allenamento contro resistenza.
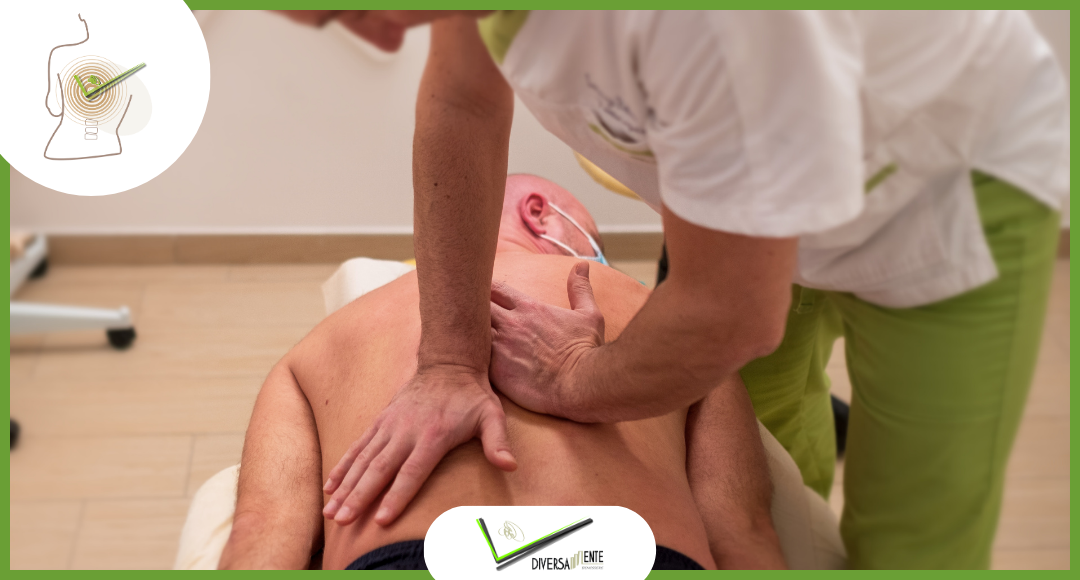
Per quanto riguarda l’utilizzo delle terapie manuali passive vi è evidenza sulla diminuzione intensità del dolore e sulla qualità del sonno a breve termine.
Prove di efficacia suggeriscono anche che l’educazione al paziente, attraverso la ACT therapy (la terapia dell’accettazione e dell’impegno), riduce la disabilità e la depressione a breve e medio termine; mentre gli interventi basati sulla autoconsapevolezza (MBI), come la cognitivo-comportamentale (CBT) è più efficace sul dolore, mentre l’utilizzo della mindfulness è migliore sulla fatica e la depressione.
In generale è possibile concludere che gli interventi non farmacologici per la fibromialgia dovrebbero essere scelti ed individualizzati in base al sintomo predominante, con l’obiettivo di rendere al paziente la migliore qualità di vita auspicabile.
Prognosi
Sebbene siano state studiate diverse alternative di trattamento, ad oggi non esiste una cura definitiva per la fibromialgia. Tuttavia, nonostante non sia possibile definire una vera e propria prognosi, va considerato che l’obiettivo della gestione della fibromialgia è quello di alleviare i sintomi, migliorare lo stato di salute dei pazienti e ripristinare la loro motricità e la loro qualità della vita. In questo senso, esiste la solida possibilità di fronteggiare la malattia efficacemente grazie ad un ricco panorama di interventi.
In conclusione, quindi, la persona che soffre di fibromialgia, non è destinata a soffrire per sempre, ma ci sono soluzioni efficaci da consigliare e, soprattutto, da sperimentare.
Dott Lorenzo Rossi, responsabile di DiversaMente Fisioterapia
NON E' SOLO QUELLO CHE FAI, MA CIO' CHE PENSI DI FARE CHE FA LA DIFFERENZA.
NOI TI AIUTIAMO A FARLA!