Alimentazione e Patologie Autoimmuni pt.2
Nel precedente articolo ci siamo lasciati con una domanda:
Può l’alimentazione influenzare, in qualche modo, sviluppo, decorso e severità della patologia autoimmune?
I numerosi studi a riguardo pongono l’accento su 4 fondamentali elementi:
- Il ruolo centrale dell’intestino, e quindi l’estrema importanza del suo corretto funzionamento, visto che è responsabile della produzione di circa il 70% del nostro sistema immunitario.
- Il ruolo fondamentale dell’alimentazione nel prevenire le condizioni metaboliche che aumentano il rischio di contrarre patologie o che amplificano l’effetto nefasto della patologia stessa (obesità, sindrome metabolica, infiammazione, diabete, tabagismo…)
- L’importanza di scegliere alimenti freschi, non trattati (quindi senza residui di antibiotici e fitofarmaci) e con fonti proteiche non di allevamento intensivo (perché sono più ricchi di zinco, ferro, colesterolo e vitamine liposolubili).
E’ fondamentale eliminare quanto più possibile dalla dieta cibi industriali, perché questi ultimi sono troppo ricchi di grassi e di zuccheri.
Tutti elementi che “CONFONDONO” il sistema immunitario!
- L’importanza di VITAMINA C, D e A come supporto ai meccanismi implicati nell’azione difensiva, sia iniziale che avanzata .
COSA C’ENTRA L’INTESTINO…
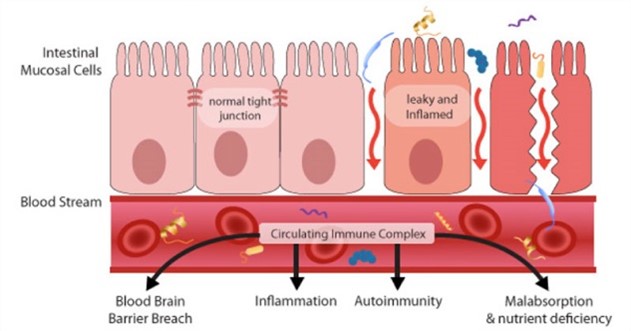
HAI MAI SENTITO PARLARE DI LEAKY GUT?
Il nostro intestino si trova spesso in condizioni di PERMEABILITA’,
favorendo l’immettersi nel torrente circolatorio di una serie di tossine, antigeni e batteri, che normalmente vengono eliminati.
Questa condizione è nota con il nome di LEAKY GUT.
Si riscontra in numerose patologie autoimmuni e si manifesta generalmente con sintomi quali: alvo alterno, gonfiore intestinale, cattiva digestione, allergie e dolori osteoarticolari.
La permeabilità intestinale può essere indotta da dieta quando:
- È carente la VITAMINA D, che ha un’azione protettiva sulla barriera mucosale.
- Sono presenti poche FIBRE, per cui non si da nutrimento ai batteri protettori del MUCO INTESTINALE.
- La dieta è troppo ricca di grassi saturi che portano a un cambiamento della flora batterica, aumentando la permeabilità e privando l’intestino di alcune proteine che formano la barriera intestinale.
- La dieta è troppo ricca di Glutine, argomento, questo, dibattuto e controverso.
Persone geneticamente predisposte ad un’intolleranza al glutine, infatti, potrebbero veder peggiorata una permeabilità intestinale già compromessa, inoltre alcuni peptidi derivati dal GLUTINE riescono a passare attraverso la membrana intestinale, scatenando fenomeni infiammatori.
- Troppe SOSTANZE GLICATE nella dieta, macromolecole dannose che si formano quando proteine e grassi si combinano con gli zuccheri del sangue, pregiudicando il funzionamento di biomolecole importanti per la salute cellulare.
Le sostanze glicate sono frutto di un eccesso di zuccheri, diete ipercaloriche, metodi di cottura sbagliati ed utilizzo di temperature elevate, tutte caratteristiche dei cibi industriali, o conseguenze di stili di vita dannosi.

RIASSUMENDO:
- Che ruolo ha l’alimentazione nella gestione della patologia autoimmune?
L’alimentazione può essere un fattore slatentizzante, e può sicuramente aiutare a correggere i sintomi permettendone la regressione.
In che modo l’alimentazione può fare questo?
- Riducendo l’infiammazione legata alla patologia
- sostenendo il sistema immunitario
- sostenendo la mucosa intestinale
Un professionista della nutrizione sa, però, che tutte queste informazioni vanno contestualizzate, e che in ogni singola storia è prioritario individuare i punti deboli della catena e rafforzarli trovando il giusto equilibrio di tutte le componenti…
Dott.ssa Simona Piccoli – Biologa Nutrizionista, Dietcoach
NON E' SOLO QUELLO CHE FAI, MA CIO' CHE PENSI DI FARE CHE FA LA DIFFERENZA.
NOI TI AIUTIAMO A FARLA!